
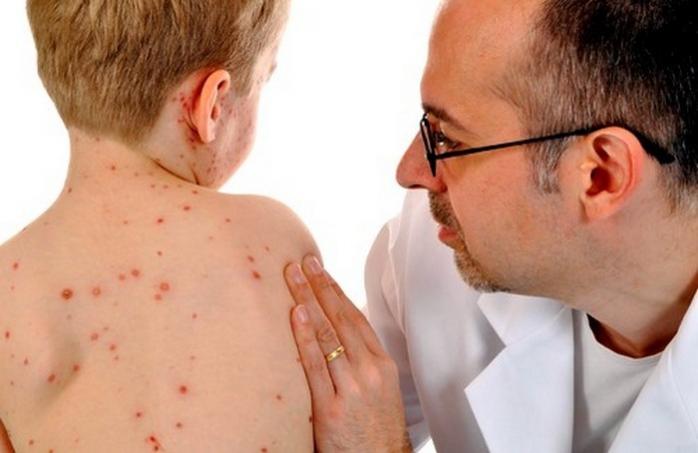
Эпидемия кори: выучит ли Украина уроки Италии и Румынии
https://racurs.ua/1747-preludiya-epidemii-kori-vyuchit-li-ukraina-uroki-italii-i-rumynii.htmlРакурс«Последние сообщения из разных регионов Украины не оставляют сомнений: эпидемии кори быть в этом сезоне (по опыту пик заболеваемости чаще приходится на февраль-март). Если в первой половине 2017 года заболеваемость локализовалась в трех областях, то сейчас вспышки происходят во всех регионах», — отмечает Андрей Волянский, иммунолог, доктор медицинских наук, завкафедрой клинической иммунологии и микробиологии Харьковской медакадемии последипломного образования.
География случаев заболевания корью широка: Луцк, Винница, Тернополь, Черновцы, Славянск, Львов, Ивано-Франковск, Одесса, Чернигов... В Запорожской области в больницу с корью попали 17 одноклассников-первоклашек. 16 ноября стало известно, что одна из школ Киева ввела карантин из-за распространения вируса. На сегодня точных данных об общем количестве заболевших корью нет. Эксперты считают, что эта цифра уже превысила 2000. Для сравнения: за семь месяцев 2017 года в Украине зарегистрировано 1386 случаев кори, за этот же период прошлого года было известно о десяти.
Вспышки этого инфекционного заболевания были прогнозируемы. Корь периодически (с цикличностью в пять-шесть лет) охотно возвращается туда, где есть значительная прослойка непривитого населения. Врачи хорошо помнят эпидемию кори в Украине в 2006 году, тогда заболели более 40 тыс. человек. Нельзя не отметить тот факт, что 11 лет назад охват вакцинацией против вирусного заболевания был значительно выше, чем в наши дни.
Корь вездесуща, испытывает на прочность и европейские страны. Согласно данным ECDC (Европейский центр профилактики и контроля заболеваний), за 12 месяцев в ЕС было зарегистрировано 12 700 случаев кори, 28 летальных исходов. Самая высокая заболеваемость наблюдалась в возрастных группах до года (30 случаев на 100 тыс.) и 1–4 года (14 на 100 тыс.). И это притом, что большинство стран Европы благополучны в плане прививок. Здесь охват двукратной вакцинацией против кори довольно высок и колеблется от 85% до 95%. В Швеции, Испании, Португалии, Словакии, Словении и Хорватии охват второй дозой КПК (прививка от кори, паротита и краснухи) — 95% и выше.
Чтобы понять, что может ожидать Украину в ближайшее время, стоит посмотреть в сторону Румынии и Италии, где корь бушует вовсю. Согласно данным румынского Национального центра профилактики и надзора над инфекционными заболеваниями, количество заболевших корью в Румынии за последний год достигло почти 10 000 человек, 35 скончались. Заболевание распространилось почти на все румынские округи (всего их 41). Напуганные эпидемией кори, люди отбросили широко распространенные в обществе антивакцинальные убеждения. По данным румынского Института общественного здоровья, около 90% граждан уже прошли процедуру вакцинации против этого опасного заболевания.

Непростая ситуация также в Италии, где только в январе-апреле 2017 года было подтверждено 1739 случаев кори. Заболели в основном дети и подростки, 88% из которых никогда не были привиты. Чтобы справиться с ситуацией, правительству Италии пришлось перейти к радикальным мерам: снова ввести в стране обязательную вакцинацию детей до 16 лет (это требование было отменено в стране в 1999 году).
В Италии и Румынии охват вакцинацией от кори был ниже среднеевропейских 85%, однако значительно выше украинских реалий. Поэтому если не принять мер, Украину может ждать еще более горькая статистика. Точное количество привитых в нашей стране подсчитать сложно. С учетом большого количества фиктивных документов, специалисты делают предположения (по возрастной группе 1–10 лет) об охвате около 50% первой дозой, второй дозой и того меньше — около 30%. И замечают, что Украина в наши дни скатилась к состоянию во времена внедрения массовой вакцинации, эдак в 60–70-е годы прошлого века.
«Детская чума»
Корь известна медицине с незапамятных времен. Еще в IX веке н. э. заболевание было описано арабским врачом Разесом, который считал корь легкой формой натуральной оспы.
До начала XX века корь была одной из самых распространенных детских инфекционных болезней, характеризовалась тяжелым течением и летальностью (до 40%) среди детей до трех лет. До начала массовой иммунизации во всем мире, которая стартовала в 1967 году, болезнь уносила с собой каждую четвертую детскую жизнь. Из-за высокой заболеваемости и смертности корь прозвали «детской чумой».
Есть мнение, что корь относится к легким болезням, которыми лучше переболеть в детстве, например, как ветрянка. Однако это не совсем так. Корь — вирусная инфекция, опасная тяжелыми осложнениями, особенно это касается маленьких детей. ВОЗ до сих пор считает корь одной из самых частых причин детской смертности во всем мире.
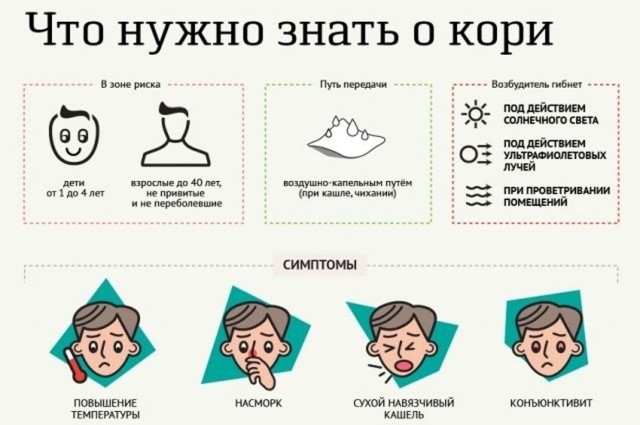
Вирус кори передается от человека к человеку воздушно-капельным путем. Контагиозность (заразность) кори приближается к 100%. Это означает, что, встретившись с вирусом, ребенок, у которого нет иммунитета, почти стопроцентно заболеет. Вирус крайне неустойчив во внешней среде, поэтому распространение его происходит, как правило, на расстоянии около двух метров от больного. Однако бывают случаи, когда при благоприятных условиях воздух, содержащий вирус, может перемещаться с конвекционными (восходящими) потоками (например, по вентиляционным каналам) на большие расстояния — до 10 метров.
Инкубационный период заболевания (период от момента заражения до появления первых клинических проявлений) длится от 9 до 17 дней. Однако заразным человек становится еще до появления первых симптомов.
Заболевание проходит три периода. Первый период — катаральный, появляются высыпания и пигментация. В это время отмечается повышение температуры (чаще до 38–39), головная боль, слабость, появляются катаральные явления (грубый «лающий» навязчивый кашель, першение в горле, охриплость голоса, светобоязнь, конъюнктивит, заложенность носа). Проявления очень похожи на обычную респираторную инфекцию (ОРВИ). Характерное отличие: во рту на слизистой щек, иногда на деснах и губах можно увидеть очень мелкие беловатые точки на красном фоне (так называемые пятна Бельского-Филатова-Коплика). Катаральный период длится в среднем 3–4 дня, далее температура падает и ошибочно кажется, что больной идет на поправку.
Затем наступает период высыпания, который характеризуется повышением температуры тела до максимальных цифр, нарастают симптомы интоксикации (головная боль, слабость, снижение аппетита). Появляется сыпь, имеющая вид мелких папул («прыщиков»), которые по мере высыпания сливаются друг с другом.
Период пигментации начинается примерно на четвертый день с момента появления сыпи. Температура нормализуется, восстанавливаются сон и аппетит. Сыпь «отцветает», приобретает бурую окраску (пигментируется), может наблюдаться шелушение кожи. Пигментация сохраняется до нескольких недель.
Корь опасна осложнениями, которые могут привести к инвалидизации и даже летальному исходу. Самыми частыми осложнениями являются пневмония, ларингит со стенозом гортани (коревой круп). Опасность для жизни представляет, например, коревой энцефалит. Подострый склерозирующий панэнцефалит (ПСПЭ) может развиться даже через 3–15 лет после перенесенного заболевания.
Победить непросто
Чтобы победить в противостоянии с корью, охват вакцинированных должен быть как можно больше. Во Всемирной организации здравоохранения считают, что странам нужно стремиться достичь охвата 95% впервые вакцинированных и 85% — получивших вакцину против кори дважды. Согласно последним данным отчета ВОЗ по кори, общемировые показатели на сегодня составляют 85% и 72% соответственно.
Всемирная ассамблея здравоохранения выработала Глобальный стратегический план борьбы с корью, конечной целью которого является полная ликвидация этого опасного заболевания на земном шаре к 2020 году. Однако, учитывая события в Италии и Румынии, до полной победы еще неблизко.
От вспышки инфекционных заболеваний не защищены даже благополучные в плане вакцинации страны. Дело в том, что иммунная система некоторых детей не отвечает на первую дозу вакцины против кори — у них не вырабатываются антитела в защитных титрах. Таких случаев немало — около 15%. После ревакцинации их количество может уменьшится до 5%. То есть даже после двух доз у привитых риск заболевания остается.
Советы иммунолога: алгоритм действий на пороге эпидемии кори
В нашей стране распространены антивакцинальные убеждения. Масла в огонь подливают закупки государством индийских вакцин. Дешевыми препаратами заполняют холодильники в поликлиниках, а украинцы (даже те, кто в принципе «за вакцинацию») не спешат ими прививаться. Это неудивительно, ведь за многие годы мы привыкли к качественным расщепленным вакцинам. Медвежью услугу оказывает Минздрав, который гордо рапортует о сэкономленных средствах на закупках и бьет себя в грудь, мол, такими же вакцинами прививаются в Европе и США. Что есть, мягко говоря, абсолютной неправдой.
Если говорить о вакцине против кори, то, как замечает иммунолог Андрей Волянский, это редкий случай, когда в поликлиниках страны еще есть в наличии около 1 млн доз качественной бельгийской вакцины против кори, краснухи и паротита «Приорикс».

«С другой стороны, ее не так и много, если одновременно вакцинировать всех непривитых детей (согласно Национальному календарю вакцинации, прививка КПК проводится в 12 месяцев и повторно в 6 лет), — говорит иммунолог. — По моим расчетам, их около 2 млн. Есть еще те, которые привиты единожды. То есть потенциально могут заболеть 400 тыс. детей до года и 2 млн детей более старшего возраста. Поэтому ожидания очень неспокойные. Сколько будет заболевших — можно только предполагать. Возможно, 50–100 тыс. Сколько заболеет реально, зависит от многих факторов, но в первую очередь от того, сколько детей удастся привить в ближайшие один-два месяца. В ситуации отсутствия коллективного иммунитета спасение утопающих — дело рук самих утопающих. Непривитым нужно вакцинироваться в ближайшее время, иммунитет вырабатывается в течение трех недель».
По данным ECDC, 86% заболевших корью в ЕС не были привиты. Остальные заболевшие привиты одно- или двукратно.
«Поэтому через месяц после прививки имеет смысл проверить защитный статус ребенка. Также я рекомендую сдать анализ на напряженность иммунитета против кори всем привитым ранее, чтобы выявить не ответивших на вакцинацию», — советует врач.
