
Менингит и Ко: будьте бдительны, но без паники
https://racurs.ua/1741-meningit-i-ko-budte-bditelny-no-bez-paniki.htmlРакурсВ конце октября в Киеве от менингококковой инфекции умер маленький ребенок. Этот трагический случай всколыхнул общество. Ведь, согласно данным Главного управления Госпродпотребслужбы г. Киева, с начала года уже зарегистрировано 27 случаев данного заболевания среди детей до 17 лет, три — с летальным исходом. Ведомство пока говорит об «эпидемическом неблагополучии заболевания менингококковой инфекцией». Для сравнения: за девять месяцев прошлого года был один летальный случай — умер ребенок четырех лет.
Появившаяся в начале ноября на сайте Минздрава публикация «Менингит: типы, причины, симптомы, лечение и профилактика», изобилующая общей информацией, доступной каждому пользователю интернета, вряд ли внесла ясность. К тому же, как объясняет заведующая кафедрой инфекционных болезней Национального медуниверситета им. Богомольца, профессор Ольга Голубовская, дети погибли от менингококцемии (не менингита).
«Просмотрев многие публикации в прессе и даже на сайте Минздрава, я с удивлением обнаружила, что слова менингококковая инфекция, менингит, менингококцемия воспринимаются как синонимы. Хотя разница между ними и «расстояние» от диагноза до исхода такое же огромное, как между Украиной и Бразилией», — пишет Голубовская на своей странице в Facebook.
Возбудитель и пути передачи
Менингококковая инфекция — острое инфекционное заболевание. Возбудитель — менингококк (Neisseria meningitidis). Эти грамотрицательные бактерии имеют очень характерную форму (бобовидные, парные). Данные отличия от других бактерий имеют важное значение в диагностике: их можно обнаружить при микроскопии мазка из ротоглотки. Менингококки подразделяются на 13 серологических групп. Большинство всех случаев заболеваний обусловлены серогруппами А, В, С, Y и W135. Есть данные, что около половины заболеваний у детей вызваны серотипом В.
Основным фактором агрессии возбудителя является сильнейший эндотоксин (в 10 раз сильнее, например, кишечной палочки), который может быть причиной некрозов сосудистой стенки (этим вызваны характерные кожные проявления), повышения температуры тела, ряда иммунологических сдвигов, нарушения свертывающей системы крови и т. п.
«Болеет только человек, он же является основным источником инфекции, особенно со скрытыми формами заболевания. Заболевание распространено повсеместно. Передается воздушно-капельным путем, как грипп. Но, к счастью, возбудитель крайне неустойчив во внешней среде, поэтому инфицирование и быстрота распространения заболевания чаще происходит при более тесных контактах, чем при гриппе. В семьях, где был случай менингококковой инфекции, риск заражения других членов семьи возрастает в 800 раз. Болеют и взрослые, и дети, но последние — чаще (до 70% всех случаев). Сезон — холодное время года», — объясняет врач-инфекционист.

Что нужно знать о клинике заболевания
Менингококковая инфекция протекает со множеством клинических форм — от назофарингита до менингита (воспаление оболочек головного и спинного мозга), но самая тяжелая из них — менингококцемия, то есть менингококковый сепсис. По словам Ольги Голубовской, смертность от менингококкового менингита не столь высока — до 5%, а вот при менингококцемии — 40% и более. Среди выживших у 10–15% наблюдаются остаточные явления (косметические дефекты, потеря слуха, отставание в умственном развитии у детей и т. д.).
«Самая опасная клиническая форма — менингококцемия. Именно это состояние, а не менингит, было причиной смерти детей в Киеве. Заболевание развивается бурно, иногда — стремительно. Именно поэтому и лечить его необходимо немедленно и правильно. Иногда здесь догоспитальная тактика может иметь решающее значение, ибо важен даже не каждый час, а каждая минута», — отмечает Голубовская.
Заболевание также может протекать как обычный назофарингит, то есть боли в горле и заложенность носа. А ведь подобные клинические симптомы характерны для множества состояний, вызванных как вирусами, так и бактериями. Больные с такими формами заболевания, а также просто носители возбудителя являются самыми опасными в плане распространения инфекции. Главное в период подъема заболеваемости — их выявление и санация носителей, чем должны заниматься эпидемиологи.
Памятка докторам для своевременной диагностики
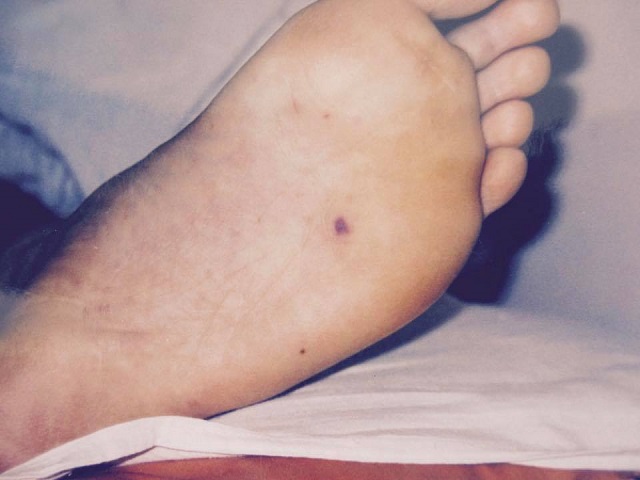
Во-первых, учитывать эпидемиологическую обстановку в городе и стране, наличие контактов больного с любым пациентом с явлениями респираторного синдрома. Во-вторых, помнить, что клинический диагноз и единственный доступный диагностический критерий — это классическая звездчатая геморрагическая сыпь с некрозом в центре. Однако первые элементы такой сыпи, как правило, возникают в «невидимых» местах — точечные элементы между фалангами пальцев на нижних, реже — верхних конечностях, пятках, стопах. Далее элементы становятся более крупными и распространяются на боковые поверхности живота, груди.
«Поэтому сейчас всех лихорадящих больных с любой температурой выше 37,5 необходимо осматривать с ног до головы, от макушек до пят (это могут делать и родственники или родители детей)», — советует инфекционист.
Что нужно знать пациентам
«Пожалуйста, вовремя обращайтесь к врачу, они у нас достаточно профессиональные, — рекомендует врач-инфекционист. — Вовремя — это первый день болезни, особенно если температура тела растет на глазах, сильнейшие мышечные боли, появление любой сыпи в любых местах и любой интенсивности; при любой температуре тела, если вы, ваш ребенок, любой член семьи недавно перенес какое-то респираторное заболевание; имеется какой-либо генетический дефект или иммунодефицит; все пациенты, принимающие «Экулизумаб» («Солирис»); ребенок монотонно плачет, отказывается от еды и т. д. Также следите за появлением сыпи в описанных выше местах, если сыпь не исчезает или не блекнет при нажатии — это повод для немедленного обращения за экстренной медицинской помощью».
Профилактика: какие вакцины доступны в Украине
Неспецифическая профилактика включает выявление, изоляцию больных и носителей, санацию последних. Специфическую профилактику проводят вакцинами: двухвалентными (серогруппы А и С), трехвалентными (серогруппы А, С и W135), четырехвалентными (серогруппы А, С, Y, W135).
Длительное время создать полисахаридную вакцину против серогруппы В не удавалось. К счастью, такая вакцина появилась в Европе в 2013 году. По некоторым исследованиям, в нашем регионе до половины случаев менингококковой инфекции вызвано именно этим серотипом. По словам детского иммунолога Федора Лапия, в Европе и Британии эта вакцина внесена в календарь обязательных прививок. Препарат очень дорогой — одна доза стоит около 100 евро. Пока вакцина не зарегистрирована в Украине, поэтому ее невозможно купить даже в частных клиниках.
Против менингококковой инфекции, по словам врача-иммунолога Андрея Волянского, в Украине зарегистрированы две четырехвалентные вакцины: «Менактра» и «Нименрикс». Обе вакцины содержат менингококковые серотипы A, C, W, Y. Причем, как замечает Федор Лапий, в нашем регионе серотипы WY встречаются очень редко. К тому же данные вакцины доступны лишь в частных медицинских центрах. Правда, периодически они пропадают в силу особенностей украинского фармрынка.
Бактериальными возбудителями менингита являются также гемофильная палочка типа B (HIB) и пневмококк. С 2006 года вакцинация от гемофильной инфекции входит в украинский календарь обязательных прививок. А вот вакцина от пневмококка (ее цена около 2500 грн) в нашей стране есть только в частном секторе, где она также не всегда доступна. В то время как в европейских странах, Израиле, США и Китае данная вакцина включена в календарь прививок.
«Киев включил в программу «Здоровье киевлян» вакцинацию от пневмококка детей из группы риска: в частности, детей, проживающих в детских домах, детей без селезенки, с онкогемопатологией, муковисцидозом, первичным иммунодефицитом. Программа была утверждена на 2017 год, но до сих пор не финансируется. До сих пор не закуплено ни одной дозы вакцины, хотя планировалось привить ею не менее 70 детей», — констатирует Лапий.
«Вопрос включения специфической вакцины от менингита и других вакцин (пневмококковой, ротавирусной, папилломавирусной) в национальный календарь прививок изучается и должен быть рассмотрен отдельно с учетом многих факторов. Рассматривается возможность внедрения плановой прививки пневмококковой вакциной», — сообщается на сайте Минздрава.
Иммунолог Андрей Волянский подсчитал, что если «купить только по одной дозе для каждого новорожденного ребенка пневмококковой и ротавирусной вакцины, это будет стоить 400 млн грн (при нашем «вакцинальном» бюджете 600 млн)».
Что уж говорить о дорогих вакцинах, если есть огромные проблемы с госзакупками дешевых. Например, Hib-вакцина индийского производства, закупленная за государственные деньги для украинских детей, согласно данным Минздрава на 1 октября 2017 года числится в количестве 262 371 дозы. Как замечают эксперты, это ничтожно мало для нашей страны.
Ольга Голубовская призывает не паниковать, но быть бдительными: «Думаю, в этот сезон случаев заболевания будет несколько больше, с лета к нам поступают больные менингококковой инфекцией. Поэтому будьте бдительны, но без паники, «взрывной» эпидемии, как при гриппе, надеюсь, не будет. Сейчас важное значение имеет профилактическая деятельность и настороженность докторов».

