

Грип іде: чи готова Україна до епідемії
https://racurs.ua/ua/1831-gryp-ide-chy-gotova-ukrayina-do-epidemiyi.htmlРакурсПоки офіційно в Україні грипу немає. Але він обов'язково буде. Адже це інфекційне захворювання випробовує нас щорічно. Фахівці обережні в прогнозах: наскільки важким буде нинішній сезон — впевнено сказати не може ніхто. Інфекціоністи сподіваються, що ситуація 2016 року, коли грип забрав життя майже 400 наших громадян (і це тільки офіційна статистика) нинішнього сезону не повториться.
Людство поки не винайшло кращого захисту від цього важкого інфекційного захворювання, ніж вакцинація. З початку епідемічного сезону проти грипу в нашій країні вакциновано 175 674 особи (згідно зі статистикою Центру грипу та гострих респіраторних вірусних інфекцій МОЗ). Це всього лише 0,45% від загальної кількості населення України. Серед усіх щеплених частка дітей становить 22%. Охоплення вакцинацією варіюється по регіонах від 0,14 до 1,12%. Найбільше прихильників вакцинації проти грипу живе в Запорізькій області, найменше роблять щеплень у Житомирській.
Такий низький рівень охоплення вакцинацією проти грипу в нашій країні створює виключно індивідуальний імунітет людині, яка зробила щеплення. Це не дозволяє сформувати відповідний імунний прошарок у популяції, захистивши все населення від стрімкого поширення грипу.
Якщо казати про групи професійного ризику (медики, педагоги, військовослужбовці, правоохоронні органи), то серед них кількість щеплених поки не дотягує навіть до 0,5%. Але ж це дуже численна група — близько 12 млн осіб. На думку Святослава Протаса, екс-керівника Державної санітарно-епідеміологічної служби України, якби в нашій країні прислухалися до порад ВООЗ, яка рекомендує охоплення вакцинацією в цій групі на рівні 75%, це б забезпечило необхідний імунний прошарок у всьому суспільстві.
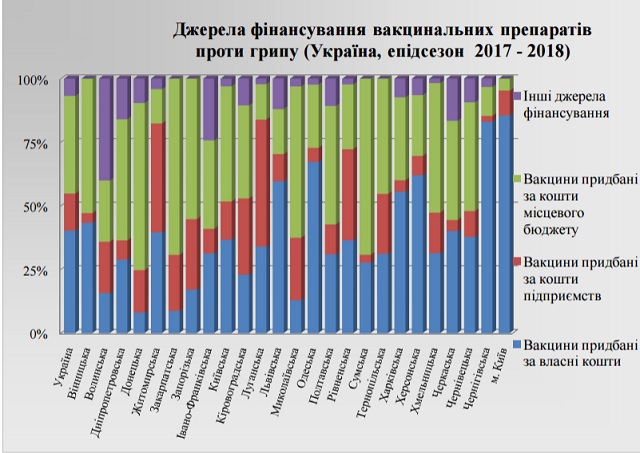
У ситуації, коли держава дистанціюється від вирішення питання централізованої вакцинації проти грипу, порятунок потопаючих стає справою самих потопаючих. Інформацію про джерела фінансування придбаних протигрипозних вакцин у розрізі регіонів можна побачити на малюнку нижче. Найвищий відсоток щеплених за власні кошти спостерігається в Києві та Чернігівській області. Навпаки, в Житомирській і Луганській областях для проведення специфічної профілактики грипу кошти виділили керівники підприємств і організацій. У багатьох областях гроші на вакцинацію виділили органи місцевого самоврядування.
Щеплення проти грипу: відповіді на поширені запитання
Згідно з прогнозом ВООЗ, цього сезону очікують циркуляцію трьох штамів вірусу грипу: «A/Мічиган», «А/Гонконг» і «B/Брісбен». Однак подібні припущення не завжди збуваються, в результаті вакцинні штами грипу не збігаються з актуальними.
«Цього року вийшла саме така ситуація, — зазначає Ольга Голубовська, завідувач кафедри інфекційних хвороб Національного медичного університету імені Богомольця. — Згідно з даними Європейського центру профілактики та контролю захворювань, переважна більшість циркулюючих штамів грипу В не збігається з вакцинними штамами. Також є проблема зі штамом типу А — H3N2. Однак штам H1N1 повністю відповідає рекомендованим ВООЗ і забезпечує захист від найнебезпечнішого грипу».
Розбіжність вакцинних штамів з актуальними зовсім не означає, що вакцинація буде неефективною. «По-перше, потенціал пандемічного штаму (H1N1. — Ред.) в Україні у зв'язку з вкрай низьким охопленням вакцинацією протягом останніх років, як і раніше, залишається високим. По-друге, попри передбачувану розбіжність вакцинного штаму H3N2 з актуальним, спліт-вакцини захищатимуть і в цій ситуації. Спліт-вакцини являють собою нарізку всіх вірусних білків — як зовнішніх штамоспецифічних, так і внутрішніх консервативних, тому такі вакцини дають перехресний захист», — пояснює Андрій Волянський, лікар-імунолог, доктор медичних наук, завідувач кафедри клінічної імунології та мікробіології Харківської медакадемії післядипломної освіти (більш докладно про особливості спліт-вакцин і міфи навколо грипу можна прочитати у статті «Щеплення від грипу: Давайте не будемо хворіти і вмирати від вірусів»).
Чи варто вакцинуватися під час епідемії грипу? За словами Алли Мироненко, завідувачки відділення респіраторних інфекцій Інституту епідеміології та інфекційних хвороб ім. Громашевського НАМНУ, для нашої кліматичної зони краще вакцинуватися в жовтні-листопаді. Однак, згідно з рекомендаціями ВООЗ, щеплення проти грипу можна робити протягом епідеміологічного сезону. Імунітет після вакцинації починає формуватися з 5-го дня, досягаючи піку на 20–25-й день. Безумовно, стовідсоткової гарантії, що ви не захворієте, поки імунітет буде формуватися, немає. Однак багато хто встигне захиститися. Тим більше що в Україні ще не зареєстровано підвищення рівня захворюваності на грип. Окрім грипу можна підхопити парагрип, аденовірус, від яких щеплення не захищає. Однак вакцинація вбереже від тяжкого перебігу захворювання, що нерідко закінчується летальним результатом.
Коли бігти до лікаря?
Перевірте, чи входите ви до групи ризику. До цієї категорії відносяться насамперед діти до п'яти років і люди старші за 65. «Хворі на цукровий діабет та інсулінорезистентність, хворі на бронхіальну астму, серцево-судинні захворювання, вагітні жінки, люди з надмірною масою тіла є групою ризику для важкого перебігу грипу. А також ті, хто тривалий час вживає аспірин (ацетилсаліцилову кислоту), наприклад, для профілактики кардіологічних захворювань (за новими рекомендаціями, особливу увагу в цій категорії варто приділяти особам, молодшим за 19 років). Всі ці люди відносяться до груп підвищеного ризику захворювання на грип», — зазначає Ольга Голубовська.
Інфекціоніст радить звертатися по медичну допомогу у разі підвищення температури тіла вище за 38,5, а також при будь-якій температурі, але поганому самопочутті. «Важкий грип зазвичай починається одразу важко. Вкладає в ліжко. Якщо ви належите до групи ризику, не тягніть і відразу звертайтеся до лікаря. Є відповідальність лікарів, а є — пацієнтів. Основна проблема — це пізнє звернення громадян. Відповідальність лікарів — правильно встановлювати діагноз і вирішувати питання про призначення специфічної противірусної терапії — інгібіторів вірусної нейрамінідази. Багаторічна клінічна практика показала, що ці препарати є доволі ефективними за однієї умови: якщо призначаються в перші кілька днів. Згідно з інструкцією — протягом 48 годин з моменту розвитку захворювання. Якщо людина звертається пізніше, можуть настати незворотні зміни, в тому числі й у легенях, коли ми допомогти, на жаль, вже не можемо», — пояснює Голубовська.
Захворів — сиди вдома. Чому таким важливим є постільний режим
Завжди є спокуса випити чарівні пігулки з реклами, збити температуру й побігти на роботу або у справах. «Будь-яке інфекційне захворювання, що характеризується підвищенням температури тіла, свідчить про те, що організм намагається боротися, — пояснює Голубовська. — Напевно, ви помічали, що коли тварини хворіють, вони не лише не бігають, але й не їдять. Слід знати, що будь-які навантаження в цей період — не тільки фізичні, але й перевтома, стрес — збільшують ризики ускладнень. Наприклад, з боку серцево-судинної системи нерідкими є міокардити. Це захворювання може супроводжувати вас усе життя. Наслідки інфекційних хвороб ми ще дуже мало вміємо оцінювати, а проявляти вони себе можуть з часом, з віком. Тому протягом гострого періоду захворювання дотримуйтесь постільного режиму».

